Az Allergy Awareness Campaign nevű programsorozat 2014 júniusában indult útjára. Az EAACI szervezésében zajló kampány első lépéseként a dán főváros egy forgalmas terén, két dobozba zárt ember jelképezte, ahogyan a betegség tünetei elzárják a külvilágtól az érintetteket, vagyis az esemény fő üzenetét: „Az allergia csapdájában”. A két napos megmozdulás során az aktivisták tájékoztató anyagokat osztottak szét az érdeklődők részére.
 Az EAACI fontosnak tartja a figyelmet ilyen módon is a betegségre irányítani. Felmérésük alapján az allergiás betegek száma Európában eléri a 150 milliót, s a jövőben további emelkedéstől tartanak. Kutatók szerint napjainkban három gyermekből egy allergiás, az elkövetkező tíz évben pedig vélhetően az európai lakásság felénél kimutatható lesz majd a betegség valamilyen típusa. A kampány során a betegség tüneteinek megismertetése mellett, annak egyéb következményeire is igyekeznek felhívni a társadalom figyelmét: az allergia befolyásolja az életminőséget, a betegség egyénenként eltérő súlyossági fokban jelentkezhet, kezelése magas költséggel járhat. Kiemelt figyelmet fordítanak a megelőzés, a korai diagnózis és a személyre szabott kezelés fontosságára.
Az EAACI fontosnak tartja a figyelmet ilyen módon is a betegségre irányítani. Felmérésük alapján az allergiás betegek száma Európában eléri a 150 milliót, s a jövőben további emelkedéstől tartanak. Kutatók szerint napjainkban három gyermekből egy allergiás, az elkövetkező tíz évben pedig vélhetően az európai lakásság felénél kimutatható lesz majd a betegség valamilyen típusa. A kampány során a betegség tüneteinek megismertetése mellett, annak egyéb következményeire is igyekeznek felhívni a társadalom figyelmét: az allergia befolyásolja az életminőséget, a betegség egyénenként eltérő súlyossági fokban jelentkezhet, kezelése magas költséggel járhat. Kiemelt figyelmet fordítanak a megelőzés, a korai diagnózis és a személyre szabott kezelés fontosságára.
A kampány egészen 2015 szeptemberéig tart. A program tematikusan felépített, az első, figyelemfelhívó, tájékoztató akciót követően 2014 októberétől a cél az asztma és az allergia kapcsolatának, mind szélesebb körben történő megismertetése.
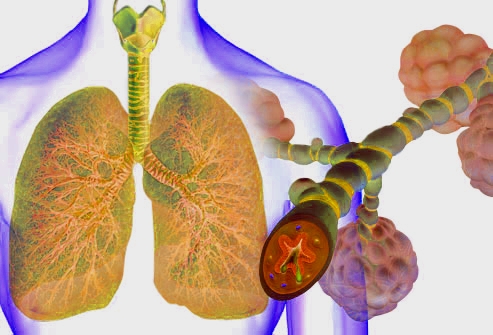
Az ismertebb krónikus betegségekkel szemben keveset beszélünk, hallunk róla, pedig az asztma valójában közel 300 millió embert érint világszerte. Dr. Potecz Györgyi tüdőgyógyász, a Budai Allergiaközpont orvosa elmondta, hogy a betegek közt kiemelkedően magas az allergiások aránya. „Az asztmás gyermekek közel 90 százalékánál, a felnőttek 65 százalékánál észlelhető allergia is, az allergiás asztma tehát az asztmás betegség leggyakoribb típusa.”
Az asztma a légutak krónikus gyulladásával járó betegség. Jellegzetes tünetei a rohamszerűen jelentkező köhögés, sípoló légzés, légszomj, zihálás és mellkasi szorító érzés. A betegek állapotát rendszerint rontja és könnyen rohamot is provokálhat a dohányfüst, a légszennyezettség, sok esetben az erős illatok, vegyszerek belélegzése is. Allergiás asztma esetén a panaszokat emellett a környezetben található allergének – pollenek, háziporatka, penészgomba, háziállatok szőre – is kiváltják ill. súlyosbítják. A tünetek megfelelő kezeléséhez elengedhetetlen a gyógyszeres terápia. A kezelőorvos által felírt inhalációs szteroidok, hörgőtágítók és allergia ellenes orrspray-k, tabletták segítségével, az asztma és az allergia együttes kezelésével valódi javulás érhető el.
Az asztma tehát nem gyógyítható, de jól kezelhető. A megfelelően beállított gyógyszeres kezelés biztosítja a kontrollt a betegség felett. Segítségével a légúti nyálkahártyán zajló gyulladás csökkenthető, a súlyos rohamok kialakulása megelőzhető és minimálisra csökkenthető a betegség miatt iskolai, vagy munkahelyi hiányzások száma. A jól kontrollált asztma a jó életminőséghez is szükséges. Erre hívja fel a figyelmet az EAACI több európai országban – Olaszország, Németország, Spanyolország, Franciaország és az Egyesült Királyság – online kampány, a betegszervezetekhez, alapellátást nyújtó szolgáltatókhoz, gyógyszerészekhez eljuttatott nyomtatott kiadványok és sajtómegjelenések segítségével.
A kampány következő állomása, 2015 februárjában az ételallergiákra és a súlyos, életveszélyes tüneteket okozó anafilaxiás sokk felismerésére és megelőzésére hívja fel a figyelmet. Tavasszal a szénanátha és az allergén specifikus immunterápia kerül fókuszba, majd szeptembertől a bőrallergiák megismertetésére kerül a hangsúly.


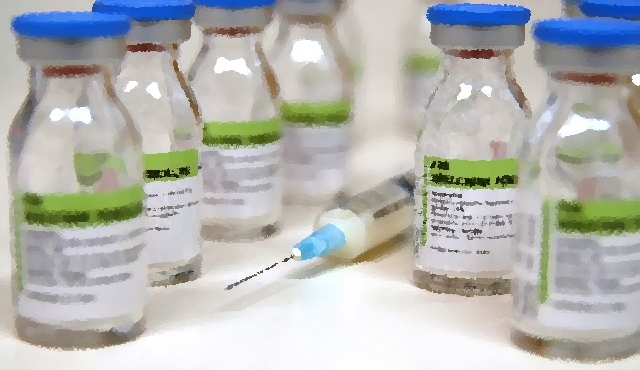 Az első vizsgálatban résztvevő 384, önmagát penicillin allergiásként definiáló beteg közül valójában csak 6 százaléknál volt az allergia teszttel is igazolható. A másik vizsgálat során, a műtétre váró 38 beteg esetében pedig egyiküknél sem született pozitív eredmény.
Az első vizsgálatban résztvevő 384, önmagát penicillin allergiásként definiáló beteg közül valójában csak 6 százaléknál volt az allergia teszttel is igazolható. A másik vizsgálat során, a műtétre váró 38 beteg esetében pedig egyiküknél sem született pozitív eredmény.


Utolsó kommentek